Пневмония и бронхит — два диагноза, которые звучат пугающе похоже, но на самом деле описывают разные процессы в дыхательной системе. Из-за этого люди часто путают их между собой, недооценивают серьёзность симптомов или, наоборот, панически боятся обычного бронхита, представляя себе «воспаление лёгких» в самом тяжёлом варианте. Разобраться в отличиях важно не только ради интереса: понимание картины болезни помогает вовремя обратиться за помощью и не довести ситуацию до осложнений.
Что такое бронхит: «трубы», по которым проходит воздух
Чтобы понять разницу, сначала нужно представить, как вообще устроены дыхательные пути. Воздух проходит через трахею, затем по разветвляющейся системе бронхов. Эти бронхи — как трубочки разного диаметра, по которым воздух попадает глубже в лёгкие.
Бронхит — это воспаление именно этих бронхов. Их внутренняя слизистая оболочка отекает, становится более рыхлой, активно выделяет слизь. Просвет бронхов сужается, и человеку становится труднее дышать, появляется кашель, свисты, чувство заложенности в груди.
Чаще всего бронхит развивается после вирусной инфекции верхних дыхательных путей. Сначала болит горло, текут сопли, повышается температура. Потом, на 3–5-й день болезни, кашель становится более навязчивым, появляется грудной дискомфорт, мокрота. Многие узнают в этом классический «простудный бронхит».
Бронхит бывает:
- острым — связан с инфекцией, длится обычно до 2–3 недель;
- хроническим — когда кашель с мокротой сохраняется не менее трёх месяцев в году два года подряд и дольше; обычно связан с курением, загрязнённым воздухом или вредными условиями труда.
Важно понимать, что при бронхите поражаются именно бронхи, а не лёгочная ткань, которая отвечает за обмен кислорода и углекислого газа.
Что такое пневмония: поражение самой лёгочной ткани
Теперь представим себе следующий уровень — не только бронхи, но и мельчайшие пузырьки в лёгких, альвеолы. Именно в них кровь «забирает» кислород и отдаёт углекислый газ.
Пневмония — это воспаление уже этой глубокой структуры. В альвеолах и окружающей их ткани скапливается воспалительный экссудат — грубо говоря, жидкость, слизь, клетки иммунной системы. Газообмен нарушается, и организм начинает испытывать кислородное голодание.
Если при бронхите воздух в лёгкие хоть как-то, но поступает, то при воспалении лёгочной ткани часть «рабочей площади» просто выключается из процесса дыхания. Поэтому состояние при пневмонии часто более тяжёлое: слабость выражена сильнее, температура выше, дыхание сбивается даже в покое.
Инфекция может попасть в лёгкие разными путями:
- из бронхов — как осложнение вирусной инфекции или бронхита;
- с током крови из других очагов воспаления;
- реже — при вдыхании содержимого изо рта и горла (аспирационная пневмония).
Таким образом, главное отличие — глубина поражения: при бронхите воспалены «трубки», при пневмонии — сама ткань, отвечающая за дыхание.
Основные отличия в механизме болезни
Если всё резюмировать, различия можно представить так.
Локализация процесса:
- При бронхите в первую очередь страдает слизистая оболочка бронхов.
- При воспалении лёгких вовлекается альвеолярная ткань и окружающие структуры.
Влияние на дыхание:
- При бронхите затруднён проход воздуха, но газообмен обычно сохранён.
- При поражении лёгких нарушается именно обмен газов, организм недополучает кислород.
Тяжесть состояния:
- Бронхит чаще протекает легче, хотя может быть изнуряющим из-за кашля.
- Пневмония нередко сопровождается более высокой температурой, выраженной слабостью, одышкой и может требовать госпитализации.
Опасность осложнений:
- Бронхит редко приводит к жизнеугрожающим осложнениям, хотя при хроническом варианте может ухудшать качество жизни.
- Воспаление лёгких способно вызывать дыхательную недостаточность, поражение сердца, сепсис, особенно у детей, пожилых и людей с хроническими болезнями.
Понимание этих различий помогает не списывать всё на «простую простуду», если симптомы становятся явно тяжелее, чем обычно.
Как проявляется бронхит: на что обращать внимание
Картина бронхита довольно узнаваема, хотя у разных людей может немного отличаться. Чаще всего всё начинается с вирусной инфекции: насморк, боль в горле, небольшая температура. Затем на первый план выходит кашель.
Для бронхита характерны:
- Кашель — сначала сухой, мучительный, «царапающий». Через несколько дней он обычно становится влажным, появляется мокрота.
- Мокрота — может быть прозрачной или желтоватой. Иногда она густая и отходит с трудом, что делает кашель ещё более тяжёлым.
- Боль или жжение за грудиной — особенно при кашле. Это связано с раздражением и воспалением бронхиальной стенки.
- Общая слабость — есть почти всегда, но она обычно умеренная.
- Температура — может быть нормальной или слегка повышенной, часто держится на уровне 37–38 °C.
- Свистящее дыхание — иногда слышно даже на расстоянии, особенно при выдохе; связано с сужением бронхов и спазмом.
У курильщиков или людей с хроническим бронхитом кашель может усиливаться в холодное время года, при смене погоды, на фоне простуды. Они часто привыкают к своим симптомам и перестают их замечать, однако постоянное воспаление бронхов постепенно меняет структуру их стенок и ухудшает функцию лёгких.
Как проявляется пневмония: тревожные признаки
Воспаление лёгких обычно выглядит гораздо серьёзнее. Иногда оно развивается резко, почти «на ровном месте». В других случаях появляется как осложнение после вирусной инфекции, когда кажется, что человек уже идёт на поправку, но внезапно ему становится хуже.
Часто отмечаются:
- Высокая температура — нередко 38,5–39 °C и выше, с ознобом, потливостью, ломотой в мышцах.
- Сильная слабость — человеку трудно встать с кровати, любое действие утомляет.
- Кашель — может быть сухим в начале, потом становится влажным. Мокрота иногда зелёная, гнойная или с прожилками крови.
- Одышка — появляется при ходьбе, подъёме по лестнице, а в тяжёлых случаях даже в покое. Чувствуется нехватка воздуха, учащается дыхание.
- Боль в груди — колющая или тянущая, усиливается при глубоком вдохе или кашле. Это может говорить о вовлечении в процесс плевры — оболочки, покрывающей лёгкие.
- Сердцебиение — пульс учащается из-за недостатка кислорода и высокой температуры.
- Синюшность губ или кончиков пальцев — признак выражённой нехватки кислорода, требует неотложной помощи.
Такая клиническая картина должна насторожить и стать поводом для срочного обращения к врачу, а иногда — вызова скорой. Особенно это важно для маленьких детей, пожилых людей, беременных и пациентов с хроническими заболеваниями сердца, лёгких, диабетом.
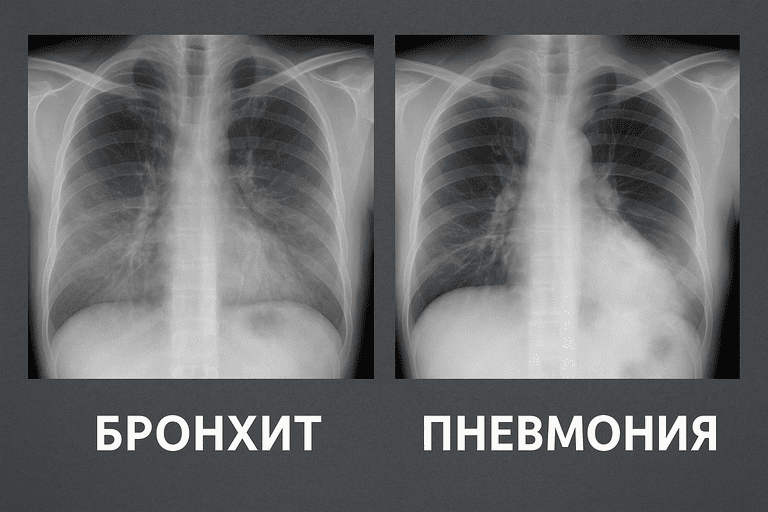
Чем различаются подходы к диагностике
Симптомов одной только «простуды» недостаточно, чтобы точно сказать, есть воспаление лёгких или нет. Врач ориентируется не только на жалобы, но и на осмотр, а при необходимости назначает дополнительные исследования.
При подозрении на бронхит доктор:
- выслушивает лёгкие фонендоскопом; часто слышны жёсткое дыхание, сухие или влажные хрипы;
- оценивает частоту дыхания, сатурацию кислорода;
- при неосложнённом течении может ограничиться клиническим осмотром, особенно если общее состояние нестрадает сильно.
При подозрении на пневмонию подход уже другой:
- помимо аускультации, почти всегда требуется рентгенография органов грудной клетки для подтверждения воспаления в лёгких;
- при тяжёлом состоянии может понадобиться анализ крови, чтобы оценить выраженность воспаления;
- иногда назначают анализ мокроты, чтобы уточнить возбудителя и подобрать терапию.
Таким образом, одних только ощущений самого пациента редко бывает достаточно для точного различения. Человек может думать, что у него «просто сильный бронхит», а на снимке уже будет видно очаги воспаления в лёгочной ткани.
Лечение бронхита: когда нужны лекарства и какие
Несмотря на распространённое мнение, бронхит не всегда требует серьёзных препаратов. Во многих случаях он вызывается вирусами, и организм справляется сам при правильном уходе. Тем не менее полностью игнорировать симптомы тоже не стоит.
Основные подходы к терапии бронхита включают:
- Питьевой режим — тёплое обильное питьё помогает разжижать мокроту и облегчать её отхождение.
- Увлажнение воздуха — сухой воздух усиливает кашель, поэтому полезны увлажнители и регулярное проветривание.
- Препараты для облегчения кашля
- муколитики и отхаркивающие средства, чтобы сделать мокроту более жидкой;
- в отдельных случаях — короткий курс противокашлевых препаратов при мучительном сухом кашле (но только по рекомендации врача).
- Симптоматические средства — жаропонижающие при температуре и выраженном дискомфорте.
- Бронхолитики — иногда назначаются при бронхоспазме и свистящем дыхании, особенно у людей с астмой или склонностью к обструкции.
Антибиотики при бронхите нужны далеко не всегда. Их назначают, если есть признаки бактериальной инфекции, тяжёлое состояние, сопутствующие болезни или высокий риск осложнений. Самостоятельно начинать такие препараты опасно: можно не только не помочь себе, но и сформировать устойчивость микробов к лекарствам.
Лечение пневмонии: почему самолечение тут опасно
Терапия воспаления лёгких практически всегда серьёзнее. В лёгочной ткани активно размножаются бактерии (реже вирусы или другие возбудители), и без правильно подобранного лечения процесс может быстро ухудшиться.
В зависимости от тяжести состояния врач может предложить:
- Лечение дома — при относительно стабильном состоянии, отсутствии выраженной одышки и тяжёлых сопутствующих заболеваний.
- Госпитализацию в стационар — если выражена дыхательная недостаточность, сильно нарушено общее состояние, есть риск осложнений.
Основу лечения обычно составляют:
- Антибактериальная терапия — подбирается с учётом возраста, сопутствующих болезней, возможного возбудителя. Иногда схему корректируют после получения результатов анализов.
- Контроль температуры и боли — жаропонижающие, обезболивающие при плевральных болях.
- Кислородная поддержка — при низкой сатурации.
- Дыхательная гимнастика, ранняя активизация — как только состояние позволяет; это помогает легким быстрее восстановиться и снижает риск застойных явлений.
Попытка «переносить на ногах» воспаление лёгких, ограничившись чаем и домашними средствами, может привести к серьёзным последствиям — от образования гнойных полостей в лёгких до сепсиса и дыхательной недостаточности.
Возможные последствия, если не лечить бронхит
Иногда человек, особенно курящий, привыкает к кашлю. Он объясняет всё «сигаретами» или холодным воздухом и не обращает внимания на затяжное воспаление. Однако хронически воспалённые бронхи — это не просто неприятный симптом.
Если бронхит постоянно рецидивирует или плавно перетекает один эпизод в другой, возможны:
- Постепенное сужение бронхов и утрата их эластичности.
- Хроническая обструктивная болезнь лёгких (ХОБЛ) — состояние, при котором дыхание становится ограниченным постоянно.
- Повышенная восприимчивость к инфекциям — каждое новое ОРВИ протекает тяжелее и дольше.
- Снижение толерантности к нагрузкам — человеку становится тяжело подниматься по лестнице, быстро ходить, заниматься спортом.
У детей хронический или часто повторяющийся бронхит может приводить к нарушению развития дыхательной системы, чаще провоцировать бронхиальную астму или обструктивные состояния.
Поэтому длительный кашель — повод не просто терпеть, а обратиться к врачу, даже если температура нормальная и самочувствие «в целом терпимое».
К чему может привести нелеченная пневмония
Последствия воспаления лёгких куда серьёзнее. Риск осложнений зависит от многих факторов: возраста, наличия сопутствующих болезней, типа возбудителя, своевременности начала терапии. Однако в целом осложнения могут быть очень тяжёлыми.
Среди возможных:
- Дыхательная недостаточность — лёгкие не справляются с обеспечением организма кислородом, человек начинает задыхаться.
- Плеврит и эмпиема плевры — воспаление оболочки лёгких с накоплением жидкости или гноя.
- Абсцесс лёгкого — формирование гнойной полости в лёгочной ткани.
- Сепсис — попадание возбудителя и токсинов в кровь, системная реакция организма, угрожающая жизни.
- Повреждение сердечно-сосудистой системы — обострение ишемической болезни сердца, аритмии, повышение нагрузки на сердце.
Даже после перенесённого воспаления лёгких без серьёзных осложнений восстановительный период может затянуться. Человек ещё долго ощущает слабость, одышку при нагрузке, повышенную утомляемость. Поэтому к лечению нужно относиться ответственно и не прекращать терапию самовольно при первых признаках улучшения.
Как отличить «просто кашель» от опасного состояния
Полностью поставить диагноз может только врач. Тем не менее есть признаки, при которых нельзя откладывать консультацию, даже если вы склонны считать себя «непугливым» человеком.
Стоит обратиться за медицинской помощью, если:
- температура держится более трёх дней выше 38 °C;
- на фоне «простуды» внезапно стало хуже: усилилась слабость, появилась сильная потливость, озноб;
- дыхание стало учащённым, появилась одышка, чувство нехватки воздуха;
- при кашле появляется ржавая, зелёная или с примесью крови мокрота;
- боль в груди усиливается при вдохе, смехе, кашле;
- у ребёнка участилось дыхание, втягиваются межрёберные промежутки, заметно, что ему трудно вдохнуть;
- у пожилого человека спутывается сознание, появляется выраженная сонливость, отказ от еды и питья на фоне температуры.
Такие признаки не всегда означают тяжёлое воспаление лёгких, но они явно требуют осмотра специалиста и, возможно, дополнительного обследования.
Что можно сделать для профилактики
Полностью защитить себя от респираторных инфекций невозможно, но снизить риск тяжёлых осложнений вполне реально. Для этого важно сочетать несколько подходов.
Помогают:
- Отказ от курения — один из самых эффективных шагов для здоровья лёгких.
- Вакцинация — прививки от гриппа, пневмококковой инфекции, по показаниям — от других возбудителей снижают вероятность тяжёлой пневмонии.
- Адекватное лечение ОРВИ — не обязательно пить горсть таблеток при каждом чихе, но важно соблюдать режим, пить достаточно жидкости, не переносить болезнь на ногах.
- Укрепление иммунитета за счёт образа жизни — полноценный сон, сбалансированное питание, умеренная физическая активность.
- Контроль хронических заболеваний — сахарный диабет, сердечная недостаточность, астма и другие состояния требуют регулярного наблюдения, иначе риск осложнений при любой инфекции возрастает.
И самое важное — прислушиваться к своему организму. Кашель, слабость, температура — это не враги, а сигналы. Они говорят о том, что организму нужна помощь и отдых.
Когда симптомы затягиваются или становятся тяжелее обычной «простуды», лучше не гадать, что именно происходит в лёгких, а обратиться к врачу. Бронхит действительно нередко проходит без серьёзных последствий, однако самоуверенность и попытки «перетерпеть» нередко приводят к тому, что воспаление опускается глубже и затрагивает уже лёгочную ткань. Чем раньше замечены тревожные признаки и начато грамотное лечение, тем выше шанс быстро вернуть лёгким их главную функцию — легко и свободно обеспечивать организм кислородом каждый день.


